สิวจาก PCOS: สาเหตุ อาการ แนวทางการรักษาและควบคุม
สิวจาก PCOS คืออะไร?
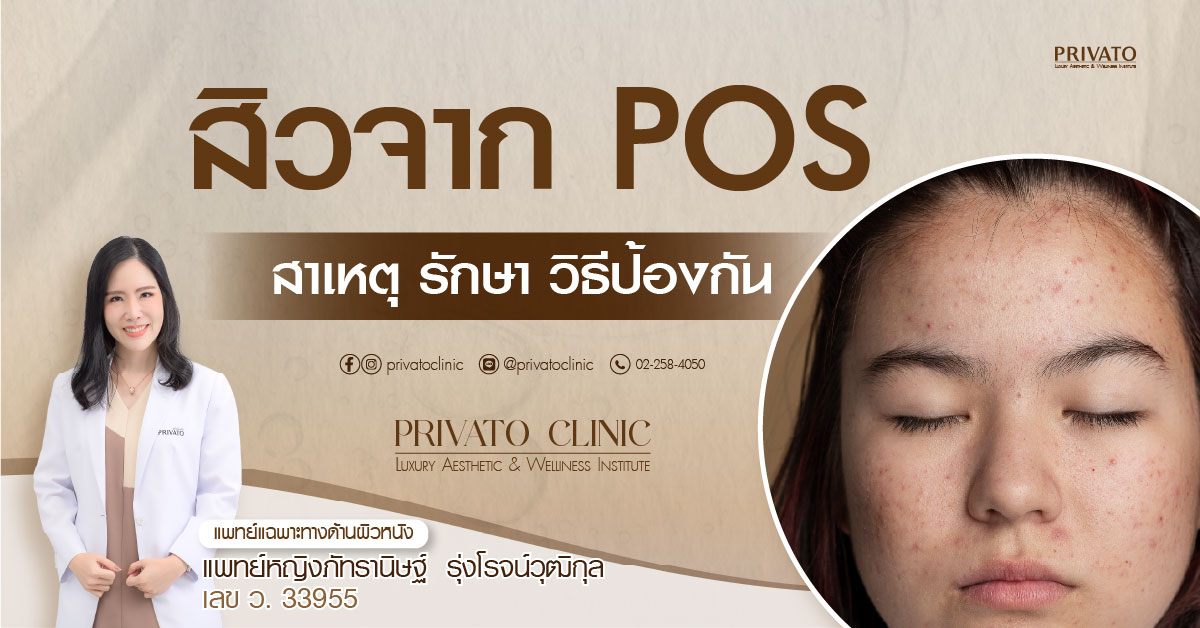
สิวจาก PCOS คือสิวอักเสบที่เกิดจากความไม่สมดุลของฮอร์โมน โดยเฉพาะภาวะฮอร์โมนเพศชายเกิน (Hyperandrogenism) ซึ่งเป็นหนึ่งในอาการแสดงทางผิวหนังของภาวะถุงน้ำรังไข่หลายใบ (Polycystic Ovary Syndrome)
สิวจาก PCOS มีลักษณะเฉพาะที่แตกต่างจากสิวทั่วไป ดังนี้
- ลักษณะสิว: มักเป็นสิวอักเสบขนาดใหญ่และอยู่ลึกใต้ผิวหนัง เช่น สิวตุ่มนูนแดง (Papules) สิวหัวหนอง (Pustules) และสิวซีสต์ (Cysts) ซึ่งจะหายช้ากว่าสิวทั่วไป
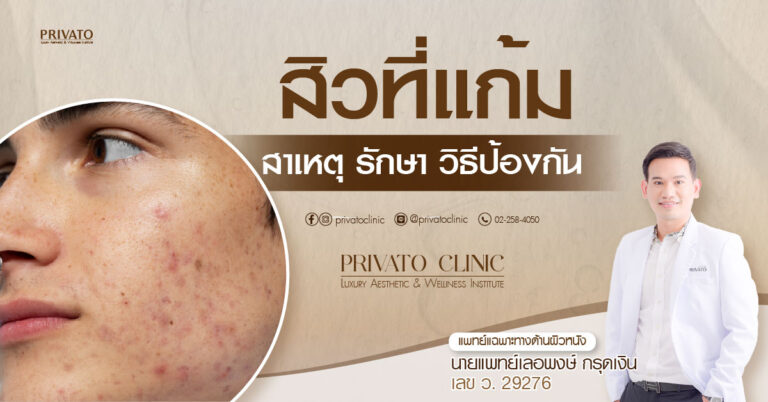
- ตำแหน่งที่พบบ่อย: มักขึ้นบริเวณ “โซนฮอร์โมน” คือช่วงครึ่งล่างของใบหน้า เช่น แนวกราม คาง และลำคอส่วนบน
- ความรุนแรง: สิวอาจเห่อขึ้นเป็นพิเศษตามรอบเดือน และมักดื้อต่อยารักษาสิวทั่วไป
ลักษณะเฉพาะของสิวฮอร์โมนจากภาวะ PCOS
สิวจากภาวะ PCOS มีลักษณะเป็นสิวอักเสบขนาดใหญ่และอยู่ลึกกว่าสิวทั่วไป โดยมักจะขึ้นบริเวณใบหน้าส่วนล่าง เช่น ตามแนวขากรรไกร คาง และลำคอส่วนบน
ลักษณะเฉพาะที่สำคัญของสิวจากภาวะ PCOS ได้แก่
- ประเภทของสิว: เป็นสิวอักเสบที่รุนแรง เช่น สิวตุ่มนูน (papules), สิวหัวหนอง (pustules), สิวหัวช้าง (nodules) และสิวซีสต์ (cysts) ซึ่งมักจะหายช้ากว่าปกติ นอกจากนี้ยังพบสิวอุดตันหัวปิด (closed comedones) จำนวนมาก
- ตำแหน่งที่พบบ่อย: มักจะขึ้นหนาแน่นบริเวณที่ไวต่อฮอร์โมน คือ ใบหน้าส่วนล่าง (lower third of the face) ได้แก่ แนวขากรรไกร คาง และลำคอส่วนบน ซึ่งเป็นรูปแบบที่ช่วยแยกความแตกต่างจากสิวประเภทอื่น
- ความรุนแรงและต่อเนื่อง: สิวชนิดนี้มักจะดื้อต่อการรักษาทั่วไป และอาการมักจะแย่ลงเป็นรอบๆ ตามช่วงของประจำเดือน
- รอยหลังการอักเสบ: มีแนวโน้มที่จะทิ้งรอยแผลเป็นและรอยดำหลังการอักเสบ (post-inflammatory hyperpigmentation) ได้ง่ายกว่าสิวประเภทอื่น
ตำแหน่งที่พบบ่อย
สิวจากภาวะ PCOS มักจะขึ้นใน บริเวณ 1 ใน 3 ของใบหน้าส่วนล่าง ซึ่งเป็นบริเวณที่ไวต่อฮอร์โมน โดยตำแหน่งที่พบบ่อยที่สุด ได้แก่
- แนวกรามและคาง
- แก้มส่วนล่าง
- ลำคอส่วนบน
2. ทำไมภาวะ PCOS จึงเป็นสาเหตุหลักของการเกิดสิวในผู้หญิง?
ภาวะ PCOS เป็นสาเหตุหลักของการเกิดสิวในผู้หญิงเนื่องมาจาก ภาวะฮอร์โมนเพศชายเกิน (Hyperandrogenism) และภาวะดื้อต่ออินซูลิน (Insulin Resistance) ซึ่งส่งผลกระทบต่อผิวหนังโดยตรง
กลไกหลักที่ทำให้เกิดสิวในผู้ป่วย PCOS มีดังนี้:
- ฮอร์โมนเพศชายเกิน (Hyperandrogenism): ระดับฮอร์โมนแอนโดรเจน (ฮอร์โมนเพศชาย) ที่สูงขึ้นจะกระตุ้นต่อมไขมันให้ผลิตน้ำมัน (ซีบัม) ออกมามากเกินไป และยังส่งผลให้เซลล์ผิวหนังแบ่งตัวผิดปกติจนเกิดการอุดตันในรูขุมขน เมื่อรวมกับแบคทีเรียจึงเกิดการอักเสบเป็นสิวในที่สุด
- ภาวะดื้อต่ออินซูลิน (Insulin Resistance): ภาวะนี้ทำให้ร่างกายหลั่งอินซูลินออกมาในปริมาณมากเพื่อชดเชย ซึ่งอินซูลินที่สูงนี้จะไปกระตุ้นให้รังไข่ผลิตฮอร์โมนแอนโดรเจนเพิ่มขึ้น และยังไปลดระดับโปรตีนที่จับกับฮอร์โมนเพศชาย (SHBG) ทำให้มีฮอร์โมนเพศชายอิสระในกระแสเลือดสูงขึ้นไปอีก กลายเป็นวงจรที่ส่งเสริมให้เกิดสิวรุนแรงขึ้น
กลไกฮอร์โมนที่ผิดปกติ: แอนโดรเจนและอินซูลิน
กลไกฮอร์โมนที่ผิดปกติในผู้ที่เป็นสิวจากภาวะ PCOS เกิดจากภาวะฮอร์โมนเพศชายเกิน (Hyperandrogenism) และภาวะดื้อต่ออินซูลิน (Insulin Resistance) ซึ่งทำงานร่วมกัน กลไกเหล่านี้ส่งผลให้เกิดสิวผ่านกระบวนการต่างๆ ดังนี้
1. ภาวะฮอร์โมนแอนโดรเจนเกิน (Hyperandrogenism)
- กระตุ้นการผลิตซีบัม (น้ำมัน): ฮอร์โมนแอนโดรเจนที่สูงเกินไป โดยเฉพาะเทสโทสเตอโรน (Testosterone) จะกระตุ้นให้ต่อมไขมันผลิตน้ำมันออกมามากผิดปกติ
- การผลัดเซลล์ผิวผิดปกติ: ฮอร์โมนแอนโดรเจนส่งผลต่อการทำงานของเซลล์ผิว ทำให้เกิดการแบ่งตัวและผลัดเซลล์ที่ผิดปกติ (Hyperkeratinization) ซึ่งนำไปสู่การอุดตันของรูขุมขน
- กระตุ้นการอักเสบ: เมื่อน้ำมันและเซลล์ผิวที่ตายแล้วอุดตันในรูขุมขน จะกลายเป็นแหล่งสะสมของแบคทีเรียและกระตุ้นให้เกิดการอักเสบกลายเป็นสิวอักเสบ เช่น ตุ่มแดง ตุ่มหนอง หรือสิวซีสต์
2. ภาวะดื้อต่ออินซูลิน (Insulin Resistance)
- เพิ่มการผลิตแอนโดรเจน: ภาวะดื้อต่ออินซูลินทำให้ร่างกายต้องผลิตอินซูลินออกมาในปริมาณที่สูงขึ้น ซึ่งอินซูลินที่สูงนี้จะไปกระตุ้นให้รังไข่ผลิตฮอร์โมนแอนโดรเจนออกมามากขึ้น
- เพิ่มฮอร์โมนแอนโดรเจนอิสระ: อินซูลินที่สูงจะไปลดการสร้างโปรตีน SHBG (Sex Hormone-Binding Globulin) ที่ตับ ซึ่งโปรตีนนี้ทำหน้าที่จับกับฮอร์โมนเทสโทสเตอโรนเพื่อควบคุมปริมาณ เมื่อ SHBG ลดลง ทำให้มีฮอร์โมนเทสโทสเตอโรนในรูปแบบอิสระ (Free Testosterone) ที่พร้อมจะออกฤทธิ์กับผิวหนังได้มากขึ้น
- กระตุ้นผ่าน IGF-1: อินซูลินยังกระตุ้นการสร้างสาร IGF-1 (Insulin-like Growth Factor 1) ซึ่งเป็นปัจจัยที่กระตุ้นการทำงานของต่อมไขมันและเพิ่มการผลิตแอนโดรเจน ทำให้สิวรุนแรงขึ้น
ภาวะฮอร์โมนเพศชาย (Androgen) สูงเกินไป
ภาวะฮอร์โมนเพศชายสูงเกินไป (Hyperandrogenism) คือ ภาวะที่ร่างกายมีฮอร์โมนแอนโดรเจนในระดับที่สูงผิดปกติ ซึ่งเป็นสาเหตุหลักของสิวในผู้หญิงที่เป็นกลุ่มอาการถุงน้ำรังไข่หลายใบ (PCOS)
ภาวะนี้ส่งผลให้เกิดสิวผ่านกลไกหลัก 3 ประการ ดังนี้
- การผลิตไขมัน (Sebum) มากเกินไป: ฮอร์โมนแอนโดรเจนที่สูงขึ้น โดยเฉพาะเทสโทสเตอโรน (Testosterone) จะกระตุ้นต่อมไขมันให้ผลิตน้ำมันออกมามากเกินความจำเป็น
- การสร้างเซลล์ผิวที่ผิดปกติ (Hyperkeratinization): ฮอร์โมนนี้ยังเปลี่ยนแปลงการทำงานของเซลล์ผิวหนัง ทำให้เกิดการแบ่งตัวที่ผิดปกติและเกิดการอุดตันในรูขุมขน
- การตอบสนองต่อการอักเสบ: เมื่อไขมันและเซลล์ผิวที่ตายแล้วสะสมในรูขุมขน จะทำให้แบคทีเรียเจริญเติบโตและกระตุ้นให้เกิดการอักเสบตามมา
นอกจากสิวแล้ว ภาวะนี้ยังสามารถแสดงออกทางอาการอื่น ๆ ได้ เช่น ภาวะขนดก (Hirsutism) และผมร่วงแบบผู้ชาย
ภาวะดื้อต่ออินซูลิน (Insulin Resistance)
ภาวะดื้อต่ออินซูลินคือ ภาวะที่เซลล์ของร่างกายไม่ตอบสนองต่อฮอร์โมนอินซูลินอย่างที่ควรจะเป็น ส่งผลให้ตับอ่อนต้องผลิตอินซูลินออกมาในปริมาณที่มากขึ้นเพื่อชดเชย ภาวะอินซูลินในเลือดสูงนี้จะไปกระตุ้นให้รังไข่ผลิตฮอร์โมนแอนโดรเจน (androgen) มากเกินไป ซึ่งเป็นสาเหตุสำคัญของการเกิดสิวในผู้ป่วย PCOS โดยภาวะนี้พบได้ในผู้หญิงที่เป็น PCOS ประมาณ 65-70%
ปัจจัยร่วมอื่นๆ ที่กระตุ้นให้สิวจาก PCOS รุนแรงขึ้น
ปัจจัยร่วมอื่นๆ ที่กระตุ้นให้สิวจาก PCOS รุนแรงขึ้น ได้แก่ การอักเสบเรื้อรัง, ความผิดปกติของระบบเผาผลาญ, และปัจจัยทางพันธุกรรมและสิ่งแวดล้อม ซึ่งปัจจัยเหล่านี้ทำงานร่วมกันเพื่อทำให้ความไม่สมดุลของฮอร์โมนแย่ลง
ปัจจัยเสริมที่สำคัญ ได้แก่
- การอักเสบเรื้อรัง (Chronic Inflammation): ภาวะ PCOS เกี่ยวข้องกับการอักเสบระดับต่ำอย่างต่อเนื่องทั่วร่างกาย ซึ่งสารไซโตไคน์ที่ก่อให้เกิดการอักเสบนี้จะไปกระตุ้นให้ต่อมไขมันทำงานผิดปกติและทำให้อาการสิวรุนแรงขึ้น
- ความผิดปกติของระบบเผาผลาญ (Metabolic Dysfunction): ภาวะแอนโดรเจนเกินส่งผลกระทบต่อเนื้อเยื่อที่สำคัญต่อระบบเผาผลาญ เช่น เนื้อเยื่อไขมัน ตับ และกล้ามเนื้อ ทำให้เกิดภาวะดื้อต่ออินซูลินและส่งผลกระทบต่อการเกิดสิว
- พันธุกรรมและสิ่งแวดล้อม (Genetic and Environmental Factors): ประวัติครอบครัวที่มีภาวะ PCOS หรือความผิดปกติของฮอร์โมนจะเพิ่มความเสี่ยงในการเกิดสิวจาก PCOS นอกจากนี้ ความเครียดเรื้อรังยังเพิ่มระดับคอร์ติซอล ซึ่งทำให้ความไม่สมดุลของฮอร์โมนแย่ลง
- ความไม่สมดุลของจุลินทรีย์ในลำไส้ (Gut Microbiome Dysbiosis): การเปลี่ยนแปลงของจุลินทรีย์ในลำไส้มีความเชื่อมโยงกับการเผาผลาญแอนโดรเจนและการอักเสบในร่างกาย ซึ่งส่งผลต่อความรุนแรงของสิว
- อาหารและไลฟ์สไตล์ (Dietary and Lifestyle Factors): การบริโภคอาหารที่มีค่าดัชนีน้ำตาลสูง, ผลิตภัณฑ์นม, และอาหารแปรรูป สามารถกระตุ้นการอักเสบและภาวะดื้อต่ออินซูลินให้รุนแรงขึ้นได้
3. อาการแสดงอื่นๆ ที่มักพบร่วมกับสิวจาก PCOS มีอะไรบ้าง?
อาการแสดงอื่นๆ ที่มักพบร่วมกับสิวจากภาวะ PCOS ได้แก่ ความผิดปกติของประจำเดือน, ภาวะขนดกและผมร่วง, ผิวมัน และน้ำหนักตัวเพิ่มขึ้น
- ความผิดปกติของประจำเดือน: เป็นอาการที่พบบ่อยที่สุด (75-85% ของผู้ป่วย) รวมถึงภาวะประจำเดือนมาน้อย (รอบเดือนนานกว่า 35 วัน) และภาวะขาดประจำเดือน (ไม่มีประจำเดือนติดต่อกันหลายเดือน)
- ภาวะขนดกและผมร่วง: ภาวะขนดก (Hirsutism) คือการมีขนขึ้นมากผิดปกติในบริเวณที่ไวต่อฮอร์โมนเพศชาย เช่น ใบหน้า หน้าอก และหน้าท้อง พบได้ในผู้ป่วย 65-75% ในขณะที่ภาวะผมร่วงแบบแอนโดรเจน (Androgenetic Alopecia) หรือผมบางกลางศีรษะก็สามารถพบได้เช่นกัน
- ผิวมันและน้ำหนักตัวเพิ่มขึ้น: ภาวะฮอร์โมนแอนโดรเจนเกินทำให้ต่อมไขมันผลิตน้ำมันออกมามากเกินไป ส่งผลให้ผิวมันเยิ้ม นอกจากนี้ ผู้ป่วยจำนวนมาก (38-88%) ประสบปัญหาน้ำหนักตัวเพิ่มขึ้น โดยเฉพาะบริเวณช่วงกลางลำตัว และมักลดน้ำหนักได้ยาก
ความผิดปกติของประจำเดือน
ความผิดปกติของประจำเดือนเป็นอาการที่พบบ่อยที่สุดอย่างหนึ่งของภาวะ PCOS ซึ่งเกิดจากภาวะไม่ตกไข่เรื้อรัง โดยสามารถแบ่งออกเป็นประเภทต่างๆ ได้ดังนี้
- ภาวะประจำเดือนมาน้อย (Oligomenorrhea): เป็นลักษณะที่พบบ่อยที่สุดในผู้ป่วย PCOS (75-85%) คือมีรอบเดือนนานกว่า 35 วัน หรือมีประจำเดือนน้อยกว่า 8-9 ครั้งต่อปี
- ภาวะขาดประจำเดือน (Amenorrhea): คือการไม่มีประจำเดือนติดต่อกันตั้งแต่ 3 เดือนขึ้นไป พบได้ในผู้ป่วย PCOS ประมาณ 30-50%
- ภาวะไม่ตกไข่ (Anovulatory Cycles): เป็นกลไกพื้นฐานที่ทำให้ประจำเดือนผิดปกติ ซึ่งเป็นสาเหตุถึง 80% ของภาวะมีบุตรยากที่เกิดจากการไม่ตกไข่
ภาวะขนดกและผมร่วง
ภาวะขนดกและผมร่วงเป็นอาการแสดงที่พบบ่อยของภาวะฮอร์โมนแอนโดรเจนเกินในผู้หญิงที่เป็น PCOS ซึ่งมีลักษณะแตกต่างกันดังนี้
- ภาวะขนดก (Hirsutism) คือการมีขนขึ้นมากผิดปกติในบริเวณที่ไวต่อฮอร์โมนเพศชาย เช่น ใบหน้า หน้าอก หลัง และหน้าท้อง โดยพบได้ในผู้หญิงที่เป็น PCOS ประมาณ 65-75%
- ผมร่วง (Androgenetic Alopecia) คือภาวะผมร่วงตามรูปแบบของผู้หญิง (female pattern hair loss) ซึ่งมักมีลักษณะผมบางลงบริเวณกลางศีรษะ พบได้ในผู้หญิงที่เป็น PCOS ประมาณ 16-42.5%
ผิวมันและน้ำหนักที่เพิ่มขึ้น
ผิวมันและน้ำหนักที่เพิ่มขึ้นเป็นอาการร่วมที่พบได้บ่อยในผู้ป่วย PCOS ซึ่งเกิดจากภาวะฮอร์โมนแอนโดรเจนเกินและความผิดปกติทางเมตาบอลิซึม
- ผิวมัน (Oily Skin): เกิดจากภาวะฮอร์โมนแอนโดรเจนเกิน (Hyperandrogenism) ซึ่งกระตุ้นให้ต่อมไขมันทำงานมากขึ้นและผลิตซีบัม (น้ำมันบนผิว) ออกมามากเกินไป ทำให้ผิวมันเยิ้มและมักเกิดร่วมกับสิว
- น้ำหนักเพิ่มขึ้น (Weight Gain): ภาวะฮอร์โมนแอนโดรเจนเกินส่งผลต่อระบบเผาผลาญ ทำให้เกิดภาวะดื้อต่ออินซูลินและโรคอ้วนได้ง่าย ผู้ป่วย PCOS จำนวนมากจึงประสบปัญหาในการควบคุมน้ำหนัก อย่างไรก็ตาม ผู้ป่วยบางรายอาจมีน้ำหนักปกติหรือน้อยกว่าเกณฑ์ได้เช่นกัน
4. การวินิจฉัยสิวจาก PCOS ต้องตรวจอะไรบ้าง?
การวินิจฉัยสิวจากภาวะ PCOS ต้องอาศัยการซักประวัติทางการแพทย์ การตรวจร่างกาย การตรวจเลือดวัดระดับฮอร์โมน และการอัลตราซาวด์รังไข่ เพื่อประเมินตามเกณฑ์การวินิจฉัยสากล
โดยมีขั้นตอนการตรวจวินิจฉัยหลักดังนี้:
- การซักประวัติและตรวจร่างกาย: แพทย์จะสอบถามเกี่ยวกับประวัติประจำเดือน (มาไม่สม่ำเสมอหรือขาดหายไป) ประวัติครอบครัว และตรวจร่างกายเพื่อหาสัญญาณของภาวะฮอร์โมนเพศชายเกิน (Hyperandrogenism) เช่น
- สิวอักเสบที่ขึ้นบริเวณใบหน้าส่วนล่าง แนวขากรรไกร และคาง
- ภาวะขนดก (Hirsutism)
- ภาวะผมร่วงแบบเพศชาย
- ตรวจหารอยดำคล้ำที่ผิวหนัง (Acanthosis Nigricans) ซึ่งบ่งชี้ภาวะดื้อต่ออินซูลิน
- การตรวจเลือด: เพื่อวัดระดับฮอร์โมนที่สำคัญ ได้แก่
- เทสโทสเตอโรน (Testosterone): ตรวจวัดระดับฮอร์โมนเพศชายทั้งแบบรวมและแบบอิสระ
- อัตราส่วน LH ต่อ FSH (LH:FSH Ratio): ในผู้ป่วย PCOS อัตราส่วนนี้มักสูงกว่าปกติ (อาจเป็น 2:1 หรือ 3:1)
- DHEA-S: เพื่อประเมินการทำงานของต่อมหมวกไต
- การอัลตราซาวด์รังไข่: เพื่อตรวจหาลักษณะถุงน้ำจำนวนมากในรังไข่ (Polycystic Ovarian Morphology) ซึ่งตามเกณฑ์ล่าสุดคือพบฟอลลิเคิล (follicle) ขนาด 2-9 มม. จำนวน 20 ฟองขึ้นไปในรังไข่อย่างน้อยหนึ่งข้าง
การวินิจฉัยจะได้รับการยืนยันเมื่อผู้ป่วยเข้าเกณฑ์อย่างน้อย 2 ใน 3 ข้อของ Rotterdam Criteria ซึ่งได้แก่ ประจำเดือนมาผิดปกติ, ภาวะฮอร์โมนเพศชายเกิน (จากอาการหรือผลเลือด) และลักษณะถุงน้ำในรังไข่จากการอัลตราซาวด์
การซักประวัติและตรวจร่างกายโดยแพทย์
การซักประวัติและตรวจร่างกายโดยแพทย์เป็นขั้นตอนสำคัญในการวินิจฉัยสิวจากภาวะ PCOS โดยมุ่งเน้นที่การรวบรวมข้อมูลเกี่ยวกับอาการและตรวจหาสัญญาณของภาวะฮอร์โมนแอนโดรเจนเกิน (hyperandrogenism)
- การซักประวัติ (Medical History)
- ประวัติประจำเดือน: อายุที่เริ่มมีประจำเดือน ความสม่ำเสมอ ความถี่ และระยะเวลาของรอบเดือน
- ประวัติครอบครัว: ประวัติภาวะ PCOS, เบาหวาน หรือความผิดปกติของฮอร์โมนในครอบครัว
- ลำดับเวลาของอาการ: อายุที่เริ่มเป็นสิว การลุกลาม และความสัมพันธ์กับรอบเดือน
- อาการร่วมอื่นๆ: การมีขนดก (hirsutism) ผมร่วง น้ำหนักเปลี่ยนแปลง และปัญหาการมีบุตรยาก
- การรักษาที่เคยได้รับ: การตอบสนองต่อยาคุมกำเนิดและยารักษาสิวที่เคยใช้
- การตรวจร่างกาย (Physical Examination)
- สัญญาณของภาวะฮอร์โมนแอนโดรเจนเกิน: ตรวจหาภาวะขนดก ลักษณะการกระจายตัวของสิว (โดยเฉพาะบริเวณใบหน้าส่วนล่างและกราม) และผมร่วงแบบแอนโดรเจน
- ภาวะผิวดำหนาคล้ายกำมะหยี่ (Acanthosis Nigricans): ตรวจหาแผ่นผิวหนังสีคล้ำที่พบบริเวณคอ รักแร้ และขาหนีบ ซึ่งเป็นสัญญาณของภาวะดื้อต่ออินซูลิน
- ดัชนีมวลกาย (BMI) และสัดส่วนร่างกาย: การวัดน้ำหนักและรูปแบบการกระจายตัวของไขมัน
- การประเมินสภาพผิว: ตรวจความรุนแรง การกระจายตัว และชนิดของรอยสิว
การตรวจเลือดเพื่อวัดระดับฮอร์โมน
การตรวจเลือดเพื่อวินิจฉัยสิวจากภาวะ PCOS นั้นจะเน้นไปที่ การวัดระดับฮอร์โมนที่สำคัญเพื่อประเมินภาวะฮอร์โมนเพศชายเกิน (Hyperandrogenism) และตัดโรคอื่นๆ ที่มีอาการคล้ายกันออกไป การตรวจหลักๆ ประกอบด้วย
- เทสโทสเตอโรน (Testosterone): ตรวจวัดระดับฮอร์โมนเทสโทสเตอโรนทั้งแบบรวม (Total) และแบบอิสระ (Free) ซึ่งมักมีค่าสูงขึ้นในผู้ป่วย PCOS
- ฮอร์โมน LH และ FSH: ประเมินอัตราส่วนระหว่างฮอร์โมน Luteinizing Hormone (LH) และ Follicle-Stimulating Hormone (FSH) โดยอัตราส่วนที่สูงกว่า 2:1 หรือ 3:1 อาจบ่งชี้ถึงภาวะ PCOS
- ฮอร์โมน DHEA-S: ช่วยระบุว่าฮอร์โมนเพศชายที่เกินนั้นมาจากต่อมหมวกไตหรือไม่
- การตรวจอื่นๆ: อาจมีการตรวจเพิ่มเติมเพื่อประเมินภาวะเมตาบอลิก เช่น ภาวะดื้อต่ออินซูลิน หรือเพื่อตัดโรคอื่นๆ ที่มีอาการคล้ายคลึงกัน เช่น ความผิดปกติของต่อมไทรอยด์ หรือระดับฮอร์โมนโปรแลคตินสูง
การอัลตราซาวด์รังไข่
การอัลตราซาวด์รังไข่ เป็นเครื่องมือในการวินิจฉัยภาวะถุงน้ำรังไข่หลายใบ (PCOS) โดยใช้เพื่อยืนยันลักษณะทางสัณฐานวิทยาของรังไข่ที่ผิดปกติ ซึ่งเป็นหนึ่งในเกณฑ์หลักของ Rotterdam Criteria
ตามเกณฑ์การวินิจฉัยล่าสุดปี 2023-2024 การตรวจจะพิจารณาจากลักษณะอย่างใดอย่างหนึ่งต่อไปนี้ในรังไข่อย่างน้อยหนึ่งข้าง:
- จำนวนฟอลลิเคิล (Follicle Number): มีฟอลลิเคิล 20 ใบหรือมากกว่าต่อรังไข่ (FNPO) ซึ่งมีขนาดเส้นผ่านศูนย์กลาง 2-9 มม.
- ปริมาตรรังไข่ (Ovarian Volume): มีปริมาตร 10 ลบ.ซม. หรือมากกว่า
เกณฑ์ใหม่นี้ได้เพิ่มจำนวนฟอลลิเคิลขึ้นจากเกณฑ์เดิม (12 ใบ) เพื่อลดการวินิจฉัยที่ผิดพลาดเนื่องจากเทคโนโลยีอัลตราซาวด์ที่ดีขึ้น โดยทั่วไปจะใช้หัวตรวจอัลตราซาวด์ผ่านทางช่องคลอดที่มีความถี่ 8 MHz หรือสูงกว่าเพื่อความแม่นยำ อย่างไรก็ตาม ไม่แนะนำให้ใช้อัลตราซาวด์เพื่อวินิจฉัย PCOS ในวัยรุ่นที่ประจำเดือนมาไม่ถึง 8 ปี หรืออายุต่ำกว่า 20 ปี
5. รวม 5 วิธีรักษาสิวจาก PCOS ที่แพทย์แนะนำ
การรักษาด้วยยาเพื่อปรับสมดุลฮอร์โมน
การรักษาด้วยยาเพื่อปรับสมดุลฮอร์โมนสำหรับสิวจากภาวะ PCOS ประกอบด้วยยาคุมกำเนิดชนิดรับประทาน (OCPs), ยาต้านแอนโดรเจน (Anti-androgens) และยารักษาภาวะดื้อต่ออินซูลิน (Insulin-sensitizing agents)
- ยาคุมกำเนิดชนิดรับประทาน (Oral Contraceptive Pills – OCPs): ยาจะช่วยยับยั้งการผลิตฮอร์โมนแอนโดรเจนจากรังไข่ และเพิ่มโปรตีนที่จับกับฮอร์โมนเพศ (SHBG) เพื่อลดระดับฮอร์โมนเทสโทสเตอโรนอิสระในร่างกาย สูตรยาที่มีโปรเจสตินซึ่งมีคุณสมบัติต้านแอนโดรเจน เช่น drospirenone หรือ cyproterone acetate จะมีประสิทธิภาพมากที่สุด
- ยาต้านแอนโดรเจน (Anti-androgens): ยาที่นิยมใช้คือ สไปโรโนแลคโตน (Spironolactone) ซึ่งออกฤทธิ์โดยการขัดขวางตัวรับแอนโดรเจนและยับยั้งเอนไซม์ที่เปลี่ยนเทสโทสเตอโรนไปเป็นรูปแบบที่ออกฤทธิ์รุนแรงขึ้น จึงช่วยลดผลของฮอร์โมนแอนโดรเจนต่อผิวหนัง
- ยารักษาภาวะดื้อต่ออินซูลิน (Insulin-sensitizing Agents): ยาที่ใช้บ่อยคือ เมทฟอร์มิน (Metformin) ซึ่งช่วยให้ร่างกายตอบสนองต่ออินซูลินได้ดีขึ้น เมื่อระดับอินซูลินลดลง การผลิตฮอร์โมนแอนโดรเจนที่ถูกกระตุ้นโดยอินซูลินก็จะลดลงตามไปด้วย
การใช้ยาทาเฉพาะที่เพื่อลดการอักเสบ
ยาทาเฉพาะที่ที่แนะนำเพื่อลดการอักเสบของสิวจากภาวะ PCOS ได้แก่ กลุ่มยาเรตินอยด์ ยาปฏิชีวนะเฉพาะที่ร่วมกับเบนโซอิลเพอร์ออกไซด์ และกรดอะซีลาอิก
ยาเหล่านี้ช่วยจัดการสิวจากภาวะ PCOS ผ่านกลไกที่แตกต่างกัน ดังนี้
- เรตินอยด์ (Retinoids): เช่น Tretinoin และ Adapalene ช่วยปรับการผลัดเซลล์ผิวให้เป็นปกติ ลดการเกิดสิวอุดตัน (microcomedone) และมีคุณสมบัติต้านการอักเสบ
- ยาปฏิชีวนะเฉพาะที่และเบนโซอิลเพอร์ออกไซด์ (Topical Antibiotics and Benzoyl Peroxide): ยาปฏิชีวนะ เช่น Clindamycin ช่วยลดเชื้อแบคทีเรีย C. acnes และลดการอักเสบ การใช้ร่วมกับเบนโซอิลเพอร์ออกไซด์จะช่วยป้องกันการดื้อยาของเชื้อแบคทีเรีย
- กรดอะซีลาอิก (Azelaic Acid): มีคุณสมบัติทั้งต้านการอักเสบและช่วยปรับการผลัดเซลล์ผิว (anti-keratinizing) นอกจากนี้ยังช่วยลดรอยดำหลังการอักเสบ (post-inflammatory hyperpigmentation) ซึ่งเป็นประโยชน์อย่างยิ่งสำหรับผู้ป่วย PCOS ที่มีผิวคล้ำ
การทำหัตถการทางผิวหนัง
หัตถการทางผิวหนังที่แนะนำสำหรับสิวจากภาวะ PCOS ได้แก่ การทำเคมีคอล พีลลิ่ง (Chemical Peels), การรักษาด้วยเลเซอร์และแสงบำบัด (Laser and Light Therapy) และการฉีดคอร์ติโซน (Cortisone Injections) เพื่อจัดการกับสิวอักเสบและรอยสิวโดยตรง
- เคมีคอล พีลลิ่ง (Chemical Peels): เป็นการใช้กรด เช่น กรดไกลโคลิก (Glycolic Acid) หรือกรดซาลิไซลิก (Salicylic Acid) เพื่อผลัดเซลล์ผิวที่เสียหาย ช่วยลดการอุดตันของรูขุมขน ลดความมัน และทำให้รอยสิวดูจางลง
- เลเซอร์และแสงบำบัด (Laser and Light Therapy): ใช้พลังงานแสงเพื่อลดการอักเสบและทำลายเชื้อแบคทีเรียที่ก่อให้เกิดสิว เช่น Pulsed Dye Laser ช่วยลดรอยแดง หรือ Blue Light Therapy ที่มุ่งเป้าไปที่การทำลายเชื้อแบคทีเรีย C. acnes โดยตรง
- การฉีดคอร์ติโซน (Cortisone Injections): เป็นการฉีดสเตียรอยด์ชนิดเจือจางเข้าไปในสิวอักเสบขนาดใหญ่หรือสิวซีสต์โดยตรง เพื่อลดอาการบวม อักเสบ และความเจ็บปวดได้อย่างรวดเร็วภายใน 24-48 ชั่วโมง เหมาะสำหรับใช้รักษาสิวอักเสบเม็ดใหญ่เป็นครั้งคราว
การรักษาด้วยเลเซอร์และแสงบำบัด
การรักษาด้วยเลเซอร์และแสงบำบัดเป็นหัตถการทางผิวหนังที่ใช้ในการรักษาสิวจากภาวะ PCOS โดยมีเป้าหมายเพื่อลดแบคทีเรีย ลดการอักเสบ และควบคุมการทำงานของต่อมไขมัน
การรักษาด้วยเลเซอร์และแสงบำบัดมีหลายประเภทและกลไกการออกฤทธิ์ที่แตกต่างกัน ดังนี้
ประเภทของเลเซอร์และแสงบำบัด:
- Pulsed Dye Laser: มุ่งเป้าไปที่หลอดเลือดเพื่อลดรอยแดงและการอักเสบของสิว
- Fractional Radiofrequency: มีแนวโน้มที่ดีในการรักษารอยแผลเป็นจากสิว
- Blue Light Therapy (แสงสีฟ้า): ทำลายแบคทีเรีย C. acnes ซึ่งเป็นสาเหตุหนึ่งของการเกิดสิว
- Photodynamic Therapy (PDT): ใช้สารไวแสงร่วมกับการฉายแสงเพื่อมุ่งเป้าไปที่ต่อมไขมันและลดการผลิตน้ำมัน
กลไกการทำงานทางคลินิก:
- ลดแบคทีเรีย: แหล่งกำเนิดแสงพลังงานสูงช่วยยับยั้งการเจริญเติบโตของแบคทีเรียที่ก่อให้เกิดสิว
- ลดการอักเสบ: ช่วยลดการอักเสบของสิวที่มีอยู่
- ควบคุมต่อมไขมัน: เลเซอร์บางชนิดสามารถลดการทำงานของต่อมไขมันได้
- กระตุ้นคอลลาเจน: ส่งเสริมการฟื้นฟูผิวตามธรรมชาติและการสร้างเซลล์ผิวใหม่
โดยทั่วไป การรักษาประเภทนี้ต้องทำหลายครั้งเพื่อให้ได้ผลลัพธ์ที่ดีที่สุด และมักใช้ร่วมกับการรักษาเฉพาะที่อื่นๆ เพื่อเพิ่มประสิทธิภาพ
การฉีดสิวเพื่อลดการอักเสบเฉียบพลัน
การฉีดคอร์ติโซน (Intralesional Corticosteroid Injections) คือการฉีดสเตียรอยด์ชนิดเจือจางเข้าไปในตุ่มสิวอักเสบขนาดใหญ่ที่เป็นก้อนแข็งหรือซีสต์โดยตรง เพื่อลดการอักเสบ ความเจ็บปวด และอาการบวมอย่างรวดเร็ว ซึ่งมักจะเห็นผลภายใน 24-48 ชั่วโมง
วิธีนี้สงวนไว้สำหรับสิวอักเสบที่เป็นก้อนบวมและเจ็บซึ่งไม่ตอบสนองต่อการรักษาด้วยยาทา และใช้สำหรับสิวเม็ดใหญ่เป็นครั้งคราว ไม่ใช่สำหรับสิวทั่วใบหน้า อย่างไรก็ตาม การฉีดอาจมีความเสี่ยงทำให้ผิวหนังยุบตัวหรือเกิดรอยบุ๋มได้หากฉีดในปริมาณที่เข้มข้นเกินไป
6. อาหารที่ควรและไม่ควรรับประทานเพื่อควบคุมสิวจาก PCOS
อาหารที่ควรรับประทาน: ดัชนีน้ำตาลต่ำและต้านการอักเสบ
อาหารที่มีดัชนีน้ำตาลต่ำ (low-GI) และมีคุณสมบัติต้านการอักเสบเป็นอาหารที่แนะนำสำหรับผู้ที่มีสิวจากภาวะ PCOS เนื่องจากช่วยป้องกันการพุ่งสูงของอินซูลิน ซึ่งเป็นสาเหตุของการผลิตฮอร์โมนแอนโดรเจนที่เพิ่มขึ้น
อาหารที่แนะนำประกอบด้วย:
- อาหารที่มีดัชนีน้ำตาลต่ำ (Low Glycemic Index Foods)
- ธัญพืชไม่ขัดสี: ข้าวกล้อง ควินัว ข้าวโอ๊ต
- พืชหัว: มันเทศ
- พืชตระกูลถั่ว: ถั่วชนิดต่างๆ ถั่วเลนทิล ถั่วชิกพี
- ผักและผลไม้: ผักใบเขียว บรอกโคลี ผลไม้ตระกูลเบอร์รี่ แอปเปิล
- อาหารต้านการอักเสบ (Anti-inflammatory Foods)
- กรดไขมันโอเมก้า 3: ปลาแซลมอน ปลาซาร์ดีน วอลนัท เมล็ดเจีย และเมล็ดแฟลกซ์
- อาหารที่อุดมด้วยสารต้านอนุมูลอิสระ: ผลไม้ตระกูลเบอร์รี่ ชาเขียว และผักใบเขียว
- เครื่องเทศ: ขมิ้น อบเชย และขิง
อาหารที่ควรหลีกเลี่ยง: น้ำตาล นม และอาหารแปรรูป
อาหารที่ควรหลีกเลี่ยงสำหรับผู้มีภาวะ PCOS ที่เป็นสิวคืออาหารที่มีค่าดัชนีน้ำตาลสูง ผลิตภัณฑ์นม และอาหารแปรรูป เนื่องจากอาหารเหล่านี้สามารถกระตุ้นความไม่สมดุลของฮอร์โมนและการอักเสบในร่างกายให้รุนแรงขึ้นได้
- อาหารที่มีค่าดัชนีน้ำตาลสูง (High Glycemic Load Foods): อาหารจำพวกน้ำตาลทรายขาว, ขนมปังขาว, ข้าวขาว, ขนมอบ และเครื่องดื่มที่มีน้ำตาล จะทำให้ระดับน้ำตาลในเลือดและอินซูลินพุ่งสูงขึ้นอย่างรวดเร็ว ซึ่งนำไปสู่การผลิตฮอร์โมนแอนโดรเจนที่เพิ่มขึ้นและทำให้อาการสิวแย่ลง
- ผลิตภัณฑ์นม (Dairy Products): โดยเฉพาะนมพร่องมันเนยและนมขาดมันเนย มีความเชื่อมโยงกับการเกิดสิว การอักเสบ และภาวะดื้อต่ออินซูลินในผู้หญิงที่มีภาวะ PCOS เนื่องจากนมจะไปกระตุ้นระดับอินซูลินและ IGF-1 (Insulin-like growth factor 1) ซึ่งเป็นปัจจัยที่ทำให้เกิดสิว
- อาหารแปรรูปและคาร์โบไฮเดรตเชิงเดี่ยว (Processed Foods and Simple Carbohydrates): อาหารจำพวกของทอดและอาหารที่มีส่วนผสมของน้ำตาลฟรุกโตสและกลูโคส เป็นสาเหตุสำคัญของภาวะดื้อต่ออินซูลินและกระตุ้นการอักเสบในร่างกาย
7. การปรับเปลี่ยนไลฟ์สไตล์ช่วยลดปัญหาสิวจาก PCOS ได้จริงหรือ?
ใช่ การปรับเปลี่ยนไลฟ์สไตล์สามารถช่วยลดปัญหาสิวจากภาวะ PCOS ได้อย่างมีนัยสำคัญ เนื่องจากการเปลี่ยนแปลงเหล่านี้มุ่งเน้นไปที่การแก้ไขต้นตอของปัญหา คือความไม่สมดุลของฮอร์โมนและภาวะดื้อต่ออินซูลิน
การปรับเปลี่ยนไลฟ์สไตล์ที่สำคัญประกอบด้วย:
- การรับประทานอาหาร: เน้นอาหารที่มีค่าดัชนีน้ำตาลต่ำ (Low-GI) และมีคุณสมบัติต้านการอักเสบ เช่น ธัญพืชไม่ขัดสี ผักใบเขียว และปลาที่มีไขมันโอเมก้า 3 สูง เพื่อช่วยควบคุมระดับอินซูลินและลดการอักเสบ ควรหลีกเลี่ยงอาหารที่มีน้ำตาลสูงและผลิตภัณฑ์จากนมวัวซึ่งอาจกระตุ้นการเกิดสิว
- การออกกำลังกาย: การออกกำลังกายอย่างสม่ำเสมอ ทั้งแบบแอโรบิกและเวทเทรนนิ่ง ช่วยเพิ่มความไวต่ออินซูลิน ลดระดับฮอร์โมนแอนโดรเจน และช่วยควบคุมน้ำหนัก ซึ่งการลดน้ำหนักเพียง 5% ก็สามารถทำให้อาการของ PCOS ดีขึ้นได้
- การจัดการความเครียดและการนอนหลับ: ความเครียดเรื้อรังจะเพิ่มระดับฮอร์โมนคอร์ติซอล ซึ่งทำให้ความไม่สมดุลของฮอร์โมนแย่ลง การทำสมาธิ โยคะ และการนอนหลับให้เพียงพอ (ประมาณ 8 ชั่วโมง) จึงมีความสำคัญอย่างยิ่งต่อการรักษาสมดุลของฮอร์โมน
- การดูแลผิวที่เหมาะสม: เลือกใช้ผลิตภัณฑ์ดูแลผิวที่อ่อนโยน ไม่ก่อให้เกิดการอุดตัน (Non-comedogenic) และมีส่วนผสมที่ช่วยรักษาสิว เช่น กรดซาลิไซลิก (Salicylic Acid) เพื่อช่วยจัดการกับสิวที่ผิวหนังโดยตรง
การออกกำลังกายสม่ำเสมอ
การออกกำลังกายสม่ำเสมอ ช่วยปรับปรุงภาวะดื้อต่ออินซูลินและลดการผลิตฮอร์โมนแอนโดรเจน ซึ่งส่งผลโดยตรงต่อการเกิดสิวจากภาวะ PCOS
การออกกำลังกายเป็นประจำส่งผลดีต่อผู้ที่มีภาวะ PCOS และสิว ดังนี้:
- ปรับปรุงภาวะดื้อต่ออินซูลิน: การออกกำลังกายช่วยให้ร่างกายใช้อินซูลินได้ดีขึ้น ซึ่งจะช่วยลดระดับอินซูลินในเลือดและลดการกระตุ้นให้รังไข่ผลิตฮอร์โมนแอนโดรเจน
- ลดระดับฮอร์โมนแอนโดรเจน: การออกกำลังกายช่วยลดระดับฮอร์โมนเพศชายที่สูงเกินไป ซึ่งเป็นสาเหตุหลักของการเกิดสิว
- ส่งเสริมการลดน้ำหนัก: การลดน้ำหนักเพียง 5% ของน้ำหนักตัว สามารถช่วยปรับปรุงภาวะดื้อต่ออินซูลินและระดับฮอร์โมนแอนโดรเจนที่สูงได้
- ส่งผลให้ผิวดีขึ้น: เมื่อระดับฮอร์โมนสมดุลขึ้น ปัญหาผิวและสิวก็จะดีขึ้นตามไปด้วย
คำแนะนำในการออกกำลังกาย:
- แอโรบิก: ตั้งเป้าหมายการออกกำลังกายแบบแอโรบิกที่มีความเข้มข้นปานกลางอย่างน้อย 150 นาทีต่อสัปดาห์ เช่น การวิ่ง การปั่นจักรยาน หรือการว่ายน้ำ
- ฝึกความแข็งแรง: ออกกำลังกายแบบฝึกความแข็งแรง (Resistance training) 2-3 ครั้งต่อสัปดาห์ เพื่อสร้างมวลกล้ามเนื้อและช่วยให้ร่างกายนำน้ำตาลไปใช้ได้ดีขึ้น
การจัดการความเครียดและการนอนหลับ
การจัดการความเครียดและการนอนหลับให้เพียงพอเป็นสิ่งสำคัญอย่างยิ่ง เนื่องจากความเครียดเรื้อรังจะเพิ่มระดับฮอร์โมนคอร์ติซอลที่ทำให้สิวและความไม่สมดุลของฮอร์โมนแย่ลง ในขณะที่การนอนหลับไม่เพียงพอก็ส่งผลเสียต่อระดับอินซูลินและคอร์ติซอลเช่นกัน
ความเชื่อมโยงทางสรีรวิทยาระหว่างความเครียดและสิว
- การเชื่อมโยงกับคอร์ติซอล: ความเครียดเรื้อรังจะเพิ่มระดับฮอร์โมนคอร์ติซอล ซึ่งจะไปรบกวนความสมดุลของฮอร์โมนสืบพันธุ์และทำให้อาการของ PCOS แย่ลง
- การตอบสนองต่อการอักเสบ: ระดับคอร์ติซอลที่สูงขึ้นจะเพิ่มการอักเสบทั่วร่างกาย ซึ่งเป็นสาเหตุหนึ่งของการเกิดสิว
- ผลกระทบต่ออินซูลิน: ความเครียดเรื้อรังสามารถทำให้ภาวะดื้อต่ออินซูลินแย่ลง สร้างวงจรที่ทำให้อาการของ PCOS รุนแรงขึ้น
คุณภาพการนอนหลับและสุขภาพของฮอร์โมน
- ความสำคัญ: การนอนหลับเพื่อการฟื้นฟูร่างกายเป็นรากฐานที่สำคัญของสุขภาพฮอร์โมน โดยผู้ป่วย PCOS ควรนอนหลับให้ได้ 8 ชั่วโมง
- ความเชื่อมโยงกับการนอนหลับและ PCOS: การนอนหลับที่ไม่ดีในผู้ป่วย PCOS มีความเชื่อมโยงกับการเพิ่มขึ้นของภาวะดื้อต่ออินซูลิน ระดับคอร์ติซอลที่สูงขึ้น และพฤติกรรมการกินที่ไม่ดีต่อสุขภาพ
- ผลกระทบต่อการอักเสบ: การนอนหลับไม่เพียงพอจะเพิ่มการอักเสบและรบกวนระดับอินซูลินและคอร์ติซอล ซึ่งทำให้อาการของ PCOS และปัญหาผิวหนังแย่ลง
เทคนิคการลดความเครียดและการนอนหลับ
- การลดความเครียด: ฝึกสมาธิเจริญสติ โยคะ หรือการหายใจลึกๆ เพื่อช่วยลดระดับคอร์ติซอล
- สุขอนามัยการนอน: รักษากำหนดเวลาการนอนให้สม่ำเสมอ สร้างกิจวัตรที่ผ่อนคลายก่อนนอน และจัดสภาพแวดล้อมในห้องนอนให้เย็น มืด และเงียบ
- ลดแสงสีฟ้า: จำกัดการใช้อุปกรณ์อิเล็กทรอนิกส์ 1-2 ชั่วโมงก่อนนอน
การเลือกใช้ผลิตภัณฑ์ดูแลผิวที่เหมาะสม
การเลือกผลิตภัณฑ์ดูแลผิวที่เหมาะสมสำหรับผู้มีภาวะ PCOS ควรเน้นที่ ผลิตภัณฑ์ที่อ่อนโยน ไม่ก่อให้เกิดการอุดตัน (non-comedogenic) และมีส่วนผสมออกฤทธิ์ที่ช่วยจัดการสิวโดยเฉพาะ เนื่องจากผิวของผู้มีภาวะ PCOS มักจะบอบบางและอักเสบได้ง่ายจากความผันผวนของฮอร์โมน
ส่วนผสมที่แนะนำ:
- Salicylic Acid (BHA): ช่วยผลัดเซลล์ผิว ลดการอุดตันในรูขุมขน และควบคุมความมัน
- Benzoyl Peroxide: มีคุณสมบัติต้านเชื้อแบคทีเรียที่ก่อให้เกิดสิว
- Niacinamide: ช่วยลดการอักเสบและควบคุมการผลิตน้ำมัน
- Hyaluronic Acid: ให้ความชุ่มชื้นโดยไม่ทำให้ผิวมันหรืออุดตัน
- Retinoids: ช่วยปรับการผลัดเซลล์ผิวให้เป็นปกติ (แนะนำให้ใช้ตามคำสั่งแพทย์)
สิ่งที่ควรหลีกเลี่ยง:
- ส่วนผสมที่อุดตันรูขุมขน (Comedogenic ingredients) เช่น น้ำมันหนักๆ หรือแว็กซ์บางชนิด
- สครับที่รุนแรงซึ่งอาจทำให้ผิวระคายเคือง
- น้ำหอมและผลิตภัณฑ์ที่มีแอลกอฮอล์เป็นส่วนประกอบหลัก
References:
- Amuzescu, A., Tampa, M., Matei, C., & Georgescu, S.R. (2024). Adult Female Acne: Recent Advances in Pathophysiology and Therapeutic Approaches. Cosmetics (MDPI). mdpi.com
- Carmina, E., et al. (2022). Female Adult Acne and Androgen Excess: A Report from the Multidisciplinary Androgen Excess and PCOS Committee. Journal of the Endocrine Society. academic.oup.com
- Teede, H., et al. (2023). International Evidence-based Guideline for the Assessment and Management of Polycystic Ovary Syndrome (Summary). Monash University/AE-PCOS Society. monash.edu
- Okoro, C., Camera, E., Flori, E., & Ottaviani, M. (2023). Insulin and the Sebaceous Gland Function. Frontiers in Physiology. pmc.ncbi.nlm.nih.gov
- Cruz, S., Vecerek, N., & Elbuluk, N. (2023). Targeting Inflammation in Acne: Current Treatments and Future Prospects. American Journal of Clinical Dermatology. springer.com
- Fathy, R., et al. (2022). Relation of Polycystic Ovarian Syndrome Phenotypes with Cutaneous Manifestations. J. Egyptian Women’s Dermatologic Society (Wolters Kluwer). lww.com
- Li, X., et al. (2022). The Degree of Menstrual Disturbance Is Associated with the Severity of Insulin Resistance in PCOS. Frontiers in Endocrinology. frontiersin.org
- Centers for Disease Control and Prevention (CDC). (2024). Diabetes and Polycystic Ovary Syndrome (PCOS). CDC. cdc.gov
- Mahto, A. (2023). PCOS and Acne: What You Need to Know and Why It Matters. Hertility Health. hertilityhealth.com
- Rybak, I., et al. (2022). Diet and Acne: A Systematic Review. JAAD International. jaadinternational.org
- Juhl, C., et al. (2021). Dairy Intake and Acne Vulgaris: A Systematic Review and Meta-Analysis. Dermato-Endocrinology. tandfonline.com
- Guertler, A., et al. (2023). Dietary Patterns in Acne and Rosacea Patients – A Controlled Study. Nutrients. mdpi.com